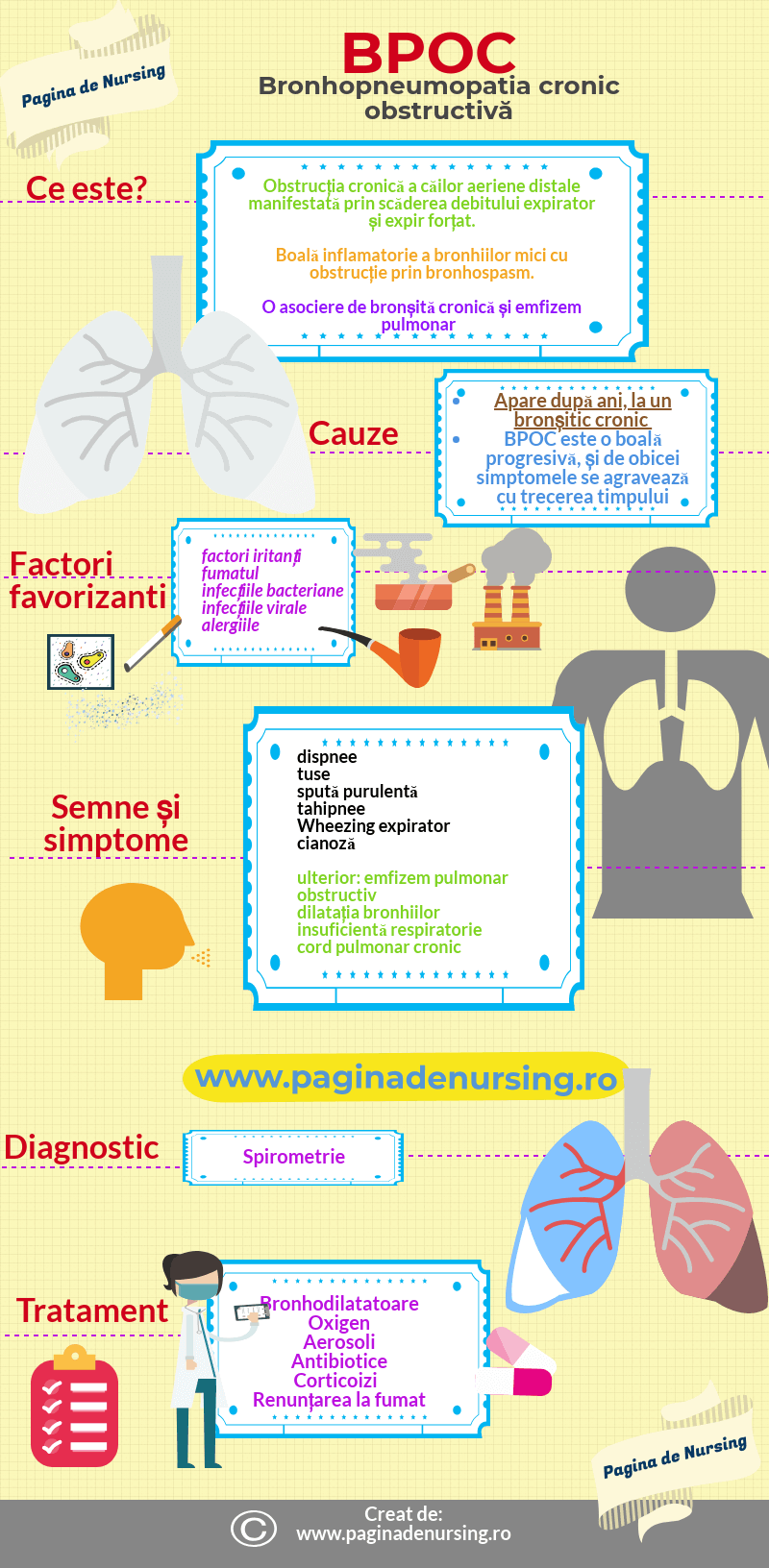
BPOC sau bronhopneumopatia obstructivă cronică reprezintă obstrucția cronică a căilor aeriene distale manifestată prin scăderea debitului expirator și expir forțat.
BPOC este o boală inflamatorie a bronhiilor mici cu obstrucție prin bronhospasm, o asociere de bronșită cronică și emfizem pulmonar. Emfizemul reprezintă o distensie a alveolelor cu distrugere a pereților acestora.
Etiologie
Ea apare după ani, la un bronșitic cronic. BPOC este o boală progresivă, și de obicei simptomele se agravează cu trecerea timpului.
Factori favorizanți
Factorii care favorizează apariția bolii sunt factori iritanți. Fumatul este responsabil în majoritatea cazurilor. Însă și alergiile sau infecțiile bacteriene și virale pot juca un rol.
Semne și simptome – manifestări de dependență în BPOC
Ca și semne și simptome principale care apar în manifestarea bolii BPOC: dispnee, tuse, spută purulentă, tahipnee, Wheezing expirator și cianoză în stadiile avansate.
Evoluție
BPOC are evoluție către insuficiență respiratorie și cord pulmonar cronic.
Diagnostic
Diagnosticul se pune prin examenul de spirometrie, anamneză amănunțită, radiografie toracică.
Tratament
Ca și tratament se vor prescrie bronhodilatatoare, oxigen, aerosoli, corticoterapie, antibioterapie (după caz), gimnastică respiratorie. Renunțarea la fumat este imperativă.
Îngrijirea pacientului cu BPOC
Problemele pacientului cu BPOC
- alterarea respirației;
- diminuarea schimburilor de gaze;
- potențial de complicații.
Obiectivele asistentului medical pentru pacientul cu BPOC
- prevenirea complicațiilor;
- favorizarea respirației;
- permeabilizarea căilor respiratorii;
- combaterea hipoxiei;
Intervențiile asistentului medical pentru pacientul cu BPOC
- asigurarea pozițiilor care facilitează expansiunea pulmonară și respirația
- aerisirea salonului, asigurarea unui microclimat corespunzător din punct de vedere al temperaturii, umidității
- măsurarea funcțiilor vitale și notarea în foaia de temperatură;
- recoltarea de produse biologice si patologice pentru examinări de laborator;
- administrarea tratamentului medicamentos prescris de medic: tratament etiologic, simptomatic, tratamentul complicațiilor și urmărirea efectelor acestuia;
- supravegherea stării generale a pacientului si observarea efectului tratamentului pentru prevenirea potențialelor complicații (septice, toxice, alergice);
- educație sanitară: pacienții si familia vor fi informați despre boala, cum tratează, previne, ce stil si regim de viață trebuie să fie urmat (renunțarea la fumat e imperativă, scădere în greutate, regim alimentar sănătos, mișcare)
- ajutarea pacientului in satisfacerea nevoilor fundamentale
- bilanțul zilnic între lichidele ingerate și cele excretate;
- liniștirea pacientului în timpul crizelor de dispnee;
- hidratare corespunzătoare pentru fluidificarea secrețiilor;
Pentru verificarea cunoștințelor, rezolvă testele din secțiunea Teste Grilă sau instalează Aplicația de teste.
Infografic: