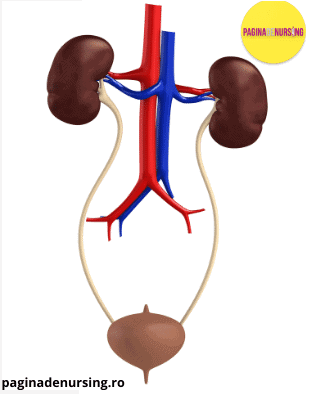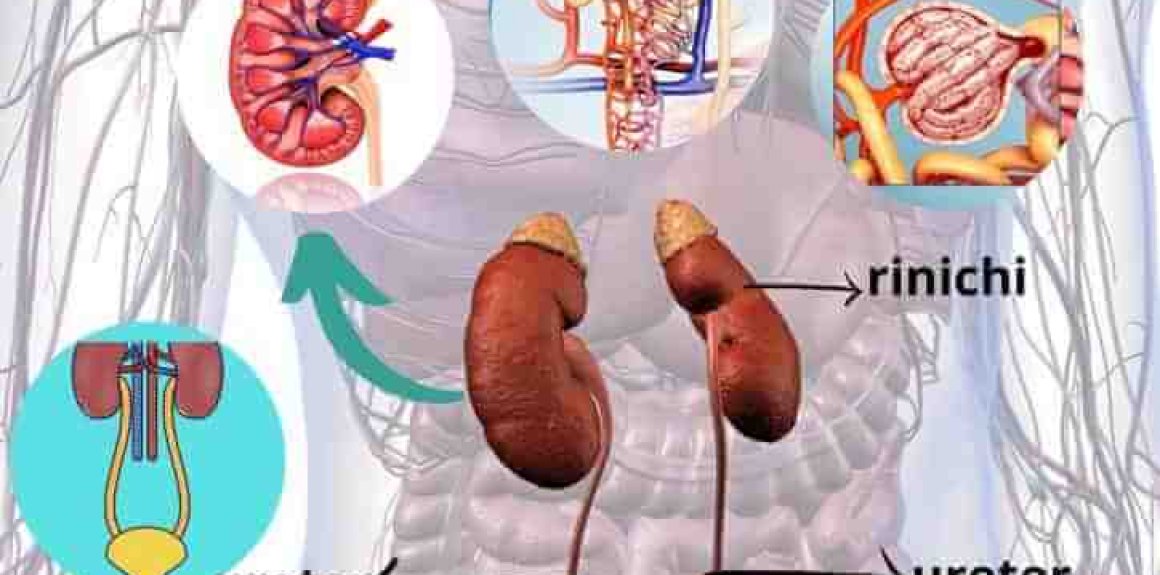
Sistemul excretor este format din rinichi și căile urinare (tubi colectori, calice mici, calice mari, bazinet, uretre, vezică și uretră).
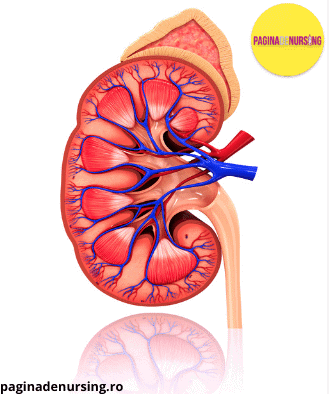
Rinichii sunt așezați în cavitatea abdominala, de o parte și de alta a coloanei vertebrale, în regiunea lombară.
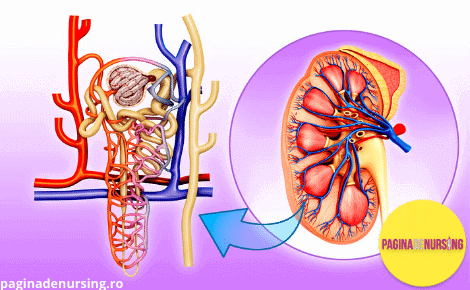
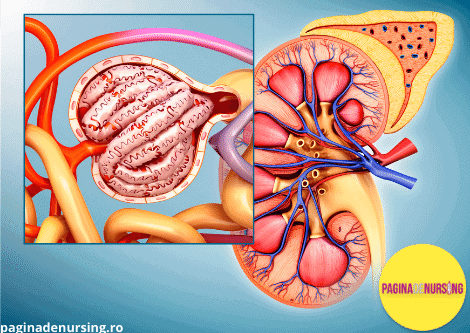
Nefronul este unitatea anatomica și funcțională a rinichiului; în alcătuirea acestuia intra doua părți:
- corpusculul renal și un sistem tubular.
Formarea și eliminarea urinei în sistemul excretor
Rinichii au două funcții majore:
- de a excreta cea mai mare parte a produșilor finali de metabolism ai organismului
- de a controla concentrațiile majorității constituenților organismului, contribuind astfel la menținerea homeostaziei și a echilibrului acido-bazic al organismului
Alături de acestea, rinichii mai au următoarele roluri:
- formarea și eliberarea reninei (enzimă) si eritropoietinei (hormon)
- activarea vitaminei D3
- gluconeogeneza
Cei doi rinichi conțin împreună aproximativ două milioane de nefroni, fiecare nefron fiind apt sa producă urină.
Tipuri de nefroni
- Corticali, reprezentând 85% din numărul total de nefroni, au glomerulul situat în corticala renala și ansa Henle scurtă; aceasta ajunge doar în stratul extern al medularei renale
- Juxta-medulari, cu glomerulul situat la joncțiunea dintre corticala și medulara, au anse Henle lungi, care coboară adânc în medulară, uneori ajungând la nivelul papilelor renale. Ei sunt extrem de importanți în mecanismul contracurent, prin care rinichiul produce urina concentrată.
In jurul întregului sistem tubular al rinichiului exista o rețea bogată de capilare, numită rețea capilară peritubulară. Această rețea primește din arteriolele eferente sângele care a trecut deja prin glomerul.
Cea mai mare parte a rețelei de capilare peritubulare se găsește în cortexul renal, de-a lungul tubilor proximali, al tubilor distali si al tubilor colectori corticali.
Debitul sangvin renal este de aproximativ 1200 mL/min (420 mL/100 g țesut/min.). In condiții bazale, debitul sangvin renal reprezintă 20% din debitul cardiac în repaus.
Sistemul excretor – Filtrarea glomerulară și filtratul glomerular
Lichidul care filtrează din capilarele glomerulare în capsula Bowman este numit filtrat glomerular sau urină primară.
Filtratul glomerular are aproape aceeași compoziție ca și lichidul care filtrează în interstiții la capătul arterial al capilarelor. Se consideră că filtratul glomerular este o plasmă care nu conține proteine în cantități semnificative.
Cantitatea de filtrat glomerular care se formează într-un minut prin toți nefronii ambilor rinichi se numește debitul filtrării glomerulare. Normal acesta este de aproximativ 125 mL/min (zilnic, 180 L). Peste 99% din filtrat este reabsorbit în mod obișnuit în tubii uriniferi, restul trecând în urină.
Dinamica filtrării prin membrana glomerulară
Fortele care realizează filtrarea la nivelul glomerulului in capsula Bowman sunt:
- presiunea din capilarele glomerulare (valoare sa medie este de 60 mm Hg), care determină filtrarea
- presiunea din capsula Bowman, în exteriorul capilarelor, care se opune filtrării (aproximativ 18 mm Hg)
- presiunea coloid-osmotică a proteinelor plasmatice din capilare, care se opune filtrării (presiunea coloid-osmotică medie în acest caz este de 32 mm Hg)
- presiunea coloid-osmotică a proteinelor din capsula Bowman (considerată 0)
Reabsorbția și secreția tubulară
Filtratul glomerular traversează diferitele porțiuni ale tubilor uriniferi și, pe tot acest parcurs, substanțele sunt absorbite sau secretate selectiv de către epiteliul tubular, iar lichidul care rezultă în urma acestor procese intra în pelvisul renal sub formă de urină finală.
Reabsorbția tubulară
Majoritatea compușilor urinei primare sunt substanțe utile. Ele sunt recuperate prin reabsorbție. Celulele tubilor uriniferi sunt adaptate morfologic și biochimic pentru a realiza această funcție. Morfologic, nefrocitele au la polul apical numeroși microvili care cresc considerabil suprafața activă, iar la polul bazal au numeroase mitocondrii care fabrică ATP necesar procesului de absorbție. Biochimic, membranele celulelor tubulare conțin pompe metabolice care participă la transportul activ.
Transportul pasiv se face în virtutea unor legi fizice, ale difuziunii (în gradient chimic, electric sau electrochimic) și osmozei, precum și a diferențelor de presiuni hidrostatice. Acest transport nu necesită energie și nu este limitat de o capacitate maxima de transport a nefronului. Prin acest mecanism se reabsoarbe apa (în gradient osmotic), ureea (în gradient chimic) și o parte din Na și Cl (în gradient electric și electrochimic).
Reabsorbția apei
Toate segmentele nefronului pot reabsorbi apă, dar în proporții diferite. Cea mai importanta reabsorbție are loc la nivelul tubului contort proximal – 80% din apa filtrată – și este o reabsorbție obligatorie, apa fiind atrasă osmotic din tub în interstițiu, ca urmare a reabsorbției sărurilor, glucozei și a altor compuși utili, și la nivelul tubilor contorți distali, dar mai ales, a tubilor colectori – absorbția a 15% din apa filtrată – fiind o reabsorbție facultativă.
In lipsa ADH, reabsorbția facultativă nu se produce, eliminându-se un volum de 20-25 L de urină diluată în 24 de ore.
In prezența ADH, această reabsorbție se produce și, ca urmare, în 24 ore se elimina 1.8 L de urină concentrată. In restul nefronului se reabsoarbe 4% din apă, în urina definitivă eliminându-se circa 1% din apa filtrată.
Reabsorbția facultativă permite adaptarea volumului diurezei la starea de hidratare a organismului. In acest segment al nefronului intervin mecanismele de reglare a diurezei și a eliminărilor de Na și K.
Transportul activ este selectiv și se datorează travaliului metabolic al nefrocitului. Se face cu consum de energie și oxigen (consum de ATP) și împotriva gradientelor de concentrație sau electrice. Forța pompelor metabolice este limitată de capacitatea lor maxima de a transporta o substanță pe unitatea de timp (Tmax).
Celula consumă energie numai pentru recuperarea substanțelor utile, lăsând cataboliții în urină. Prin transport activ se reabsorb glucoza, aminoacizii, unele vitamine, polipeptidele, precum și majoritatea sărurilor minerale (Na+, K+, Cl–, HCO3-, fosfați, sulfați, urați, etc.)
Transportul urinei prin uretere
Alte componente în sistemul excretor sunt ureterele. Ureterele sunt mici tuburi musculare netede care încep în pelvisul fiecărui rinichi și coboară pana la vezica urinară. Pe măsură ce urina se colectează în pelvis, presiunea din pelvis crește și inițiază o contracție peristaltică, aceasta răspândindu-se de-a lungul ureterului până la vezica urinară. Stimularea parasimpatică poate crește, iar stimularea simpatică poate scădea frecventa undelor peristaltice, afectând și intensitatea contracției.
In porțiunea inferioară, ureterul pătrunde oblic în vezica urinară și trece câțiva centimetri sub epiteliul vezical, astfel că presiunea intravezicală comprima ureterul, prevenind refluxul urinei în ureter în timpul micțiunii, când presiunea din vezica urinară creste foarte mult.
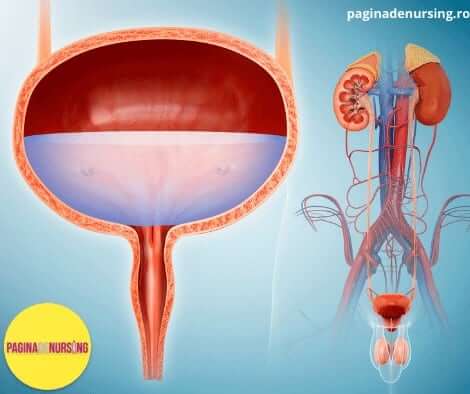
Vezica urinară, componenta în sistemul excretor, este o cavitate cu pereți alcătuiți din musculatură netedă, formata din doua părți:
- corpul, care este ce mai mare parte a vezicii, în care se acumulează urina
- colul (trigonul), care este o prelungire sub forma de pâlnie a corpului, continuându-se în jos cu uretra
Mușchiul colului vezical este denumit adeseori și sfincter intern. Tonusul său natural oprește, în mod normal, pătrunderea urinei la nivelul colului vezical și al uretrei, împiedicând astfel golirea vezicii, înainte ca presiunea să atingă pragul critic.
Vezica urinară mai prezintă și un sfincter extern care este alcătuit din mușchi striat, controlat voluntar, spre deosebire de sfincterul intern, care este în întregime mușchi neted. Sfincterul extern este controlat de către sistemul nervos și poate preveni micțiunea, chiar și atunci când controlul involuntar tinde să o inițieze.
Micțiunea – proces în sistemul excretor
Micțiunea este procesul de golire a vezicii urinare atunci când este plină. In esență, vezica urinară se umple progresiv, până ce tensiunea intraparietală atinge o anumită valoare prag, moment în care se declanșează un reflex nervos, numit „reflex de micțiune”, care fie determină micțiunea, fie, dacă nu este posibil, produce dorința conștientă de a urina.
Când în vezică s-au adunat 30-50 ml de urină, presiunea creste la 5-10 cm apă. Acumularea în vezica urinară a 200-300 ml de urină determină o creștere de numai câțiva centimetri apă a presiunii intravezicale; acest nivel aproape constant al presiunii este rezultatul tonusului intrinsec al peretelui vezical. Dacă volumul de urină depășește 300-400 ml, presiunea creste foarte mult și rapid.
Reflexul de micțiune odată inițiat, se autoamplifică. Astfel, contracția inițială a vezicii creste descărcarea de impulsuri de la receptorii vezicali, ceea ce va duce la accentuarea contracției reflexe, acest ciclu repetându-se până când mușchiul vezicii urinare ajunge la o contracție puternică.
Dacă reflexul de micțiune declanșat nu reușește să golească vezica urinară, elementele nervoase ale acestui reflex rămân inhibate timp de câteva minute sau uneori o oră sau chiar mai mult, înainte ca un alt reflex sa fie inițiat și sa declanșeze micțiunea. Dacă nu, micțiunea nu se va produce atât timp cât umplerea vezicii urinare este suficientă pentru a declanșa un reflex mai puternic.
Reflexul de micțiune este un reflex controlat în întregime de măduva spinării, dar poate fi stimulat sau inhibat de centrii nervoși superiori din trunchiul cerebral și din cortexul cerebral.
Compoziția chimică a urinei
Urina, produsul în sistemul excretor, conține 95% apă și 5% diverși componenți: substanțe minerale (săruri de Na, K, Ca, Mg), organice (creatinină, uree, acid uric, enzime, hormoni, vitamine), hematii și leucocite (dar mai puține de 5000 / ml).
Infografic Sistemul excretor
Vezi și:
Pentru verificarea cunoștințelor, rezolvă testele din secțiunea Teste grilă.