Șocul septic este o subclasă a șocului distributiv. Șocul septic se referă în mod specific la șocul distributiv datorat sepsisului ca urmare a infecției.
Șocul septic poate fi definit ca tensiune arterială scăzută indusă de sepsis, care persistă în ciuda tratamentului cu fluide intravenoase. Tensiunea arterială scăzută reduce presiunea de perfuzie tisulară, provocând hipoxia tisulară caracteristică șocului.
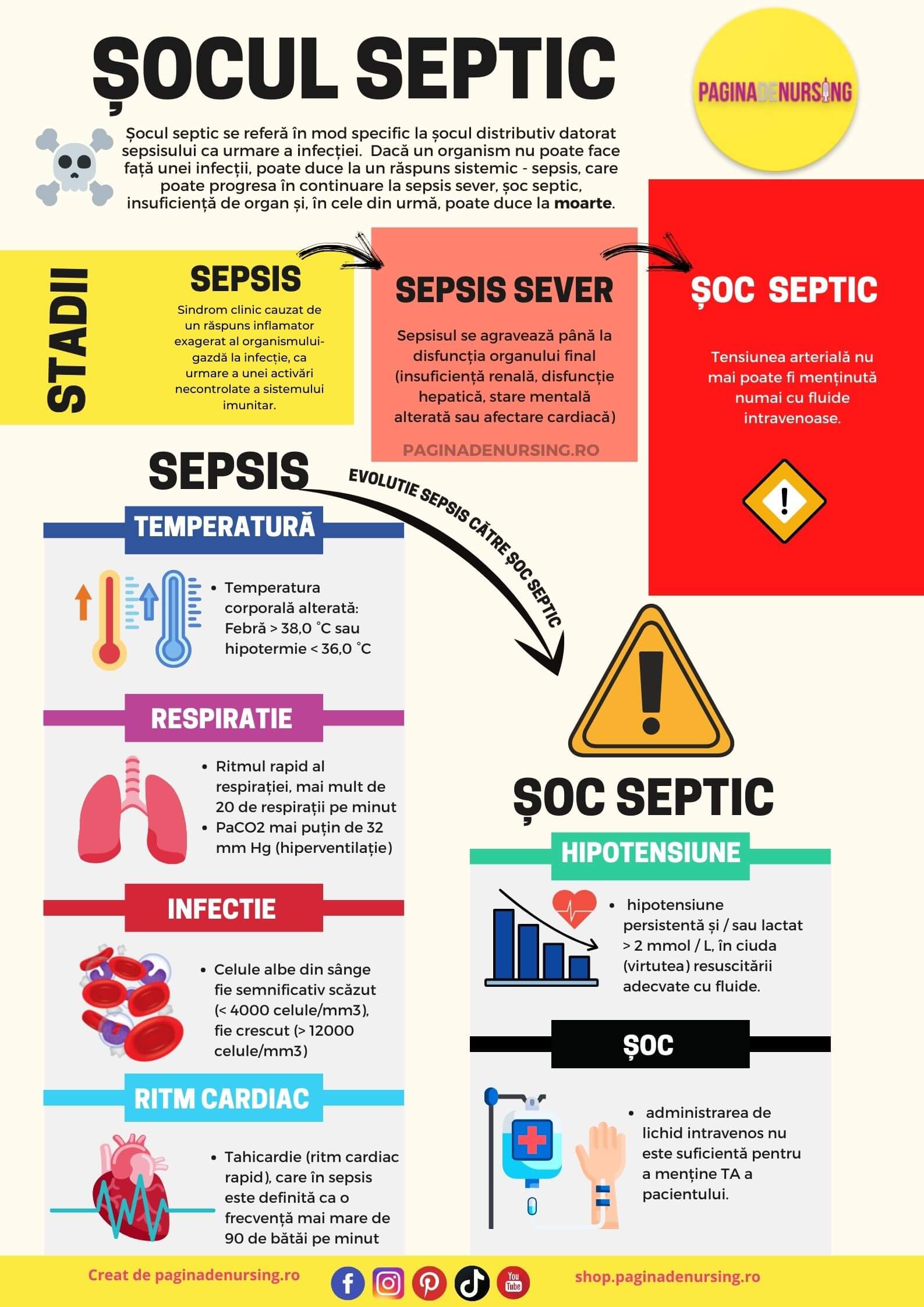
Dacă un organism nu poate face față unei infecții, poate duce la un răspuns sistemic – sepsis, care poate progresa în continuare la sepsis sever, șoc septic, insuficiență de organ și, în cele din urmă, poate duce la moarte.
Infecția primară este cauzată cel mai frecvent de bacterii, dar poate fi și de ciuperci, virusuri sau paraziți. Poate provoca sindromul de disfuncție a mai multor organe (insuficiență de organe multiple) și moartea.
Tratamentul precoce cu antibiotice și lichide intravenoase îmbunătățește șansele de supraviețuire.
Etiologie
Șocul septic este rezultatul unui răspuns sistemic la infecție sau la multiple cauze infecțioase. Infecțiile precipitante care pot duce la șoc septic dacă sunt suficient de severe includ: pneumonie, bacteriemie, diverticulită, pielonefrită, meningită, pancreatită, etc.
Stadii
Sepsisul poate evolua spre șoc septic. Aceasta este o scădere dramatică a tensiunii arteriale care poate duce la probleme grave ale organelor și la moarte.
Sepsis – Sepsis sever – Șoc septic
Sepsisul este un cumul de simptome secundare unei infecții care se manifestă ca:
- tulburări ale ritmului cardiac
- tulburări ale ritmului respirator,
- tulburări ale temperaturii și ale numărului de globule albe.
Dacă sepsisul se agravează până la disfuncția organului final (insuficiență renală, disfuncție hepatică, stare mentală alterată sau afectare cardiacă), atunci afecțiunea se numește sepsis sever.
Odată ce sepsisul sever se agravează până la punctul în care tensiunea arterială nu mai poate fi menținută numai cu fluide intravenoase, atunci criteriul pentru șoc septic a fost îndeplinit.
Factori de risc
- Persoanele în vârstă de ≥65 de ani (un sistem imun depresat, la care se mai pot adăuga alte patologii care pot crește riscul pentru sepsis);
- Sugarii cu vârsta mai mică de 1 an (sistem imun incomplet dezvoltat);
- Imunitatea scăzută;
- Boli cronice;
- Bacteriile rezistente la antibiotice;
- Utilizarea dispozitivelor invazive, cum ar fi catetere intravenoase, tuburi de respirație etc.
- Utilizarea anterioară de antibiotice sau corticosteroizi.
Semne și simptome
Conform ghidurilor actuale, cerințele pentru diagnosticul cu sepsis sunt prezența infecției împreună cu manifestările sistemice ale infecției. Aceste manifestări pot include:
- Tahipneea (ritmul rapid al respirației, mai mult de 20 de respirații pe minut)
- La testarea gazelor din sânge, PaCO2 mai puțin de 32 mm Hg (hiperventilație)
- Numărul de celule albe din sânge fie semnificativ scăzut (< 4000 celule/mm3), fie crescut (> 12000 celule/mm3)
- Tahicardie (ritm cardiac rapid), care în sepsis este definită ca o frecvență mai mare de 90 de bătăi pe minut
- Temperatura corporală alterată: Febră > 38,0 °C sau hipotermie < 36,0 °C
- Hemocultură pozitivă, semne de pneumonie pe radiografie toracică sau alte dovezi radiologice sau de laborator ale infecției.
Semnele evoluției către șoc septic
Şocul septic este definit prin Sepsis cu hipotensiune persistentă și / sau lactat > 2 mmol / L, în ciuda (virtutea) resuscitării adecvate cu fluide. Aceasta înseamnă că administrarea de lichid intravenos nu este suficientă pentru a menține TA a pacientului.
Diagnosticul de șoc septic se pune atunci când tensiunea arterială sistolica este mai mică de 90 mm Hg sau o scădere a tensiunii arteriale sistolice de 40 mm Hg sau mai mult, fără alte cauze pentru tensiune arterială scăzută.
Tratament
Tratamentul constă în principal din următoarele:
- Administrarea de lichide intravenoase
- Administrarea precoce a antibioticelor
- Terapie timpurie
- Identificarea și controlul rapid al sursei
Îngrijirea pacientului în șoc septic
Intervențiile asistentului medical pentru pacientul în șoc septic / sepsis
- Persoanele cu șoc septic sunt îngrijite în secțiile de terapie intensivă;
- Măsurarea și supravegherea funcțiilor vitale; Monitorizare continuăș
- Monitorizarea principalelor semne vitale: respiratorii, circulație periferică, culoarea tegumentelor, tensiunea arterială, diureza, funcţia cardiacă (frecvență, ritm), starea mentală (Glasgow);
- Oxigenoterapie (10 ml/min prin canule nazale), intubația precoce;
- Recoltarea de produse biologice si patologice pentru examinări de laborator; Colectarea culturilor la bacteriologie;
- Se administrează tratamentul medicamentos complex prescris de medic și se monitorizează eficacitatea tratamentului;
- Supravegherea pacientului si observarea efectului tratamentului;
- Asigurarea permeabilității căilor respiratorii, inclusiv manevre de resurcitare cardioresperatorie (respiraţie artificială, masaj cardiac extern), cu administrare de O2, la nevoie;
- Cateterizarea unei sau mai multe vene pentru perfuzie; Instalarea cateterului venos central (de către medic asistat de asistentul medical);
- Instalarea unui cateter în vezica urinară şi monitorizarea debitului urinar orar.
Pentru verificarea cunoștințelor, rezolvă testele din secțiunea Teste Grilă sau instalează Aplicația de teste.
Pentru mai multe teste, accesați secțiunea Teste Grilă.
Infografic:
Cernețchi O., Sârbu Z., Ostrofet C. Sepsisul în obstetrica si ginecologie.Chișinău :CEP Medicina, 2014, 126p. ISBN978-9975-118-53-8
Jiang LB, Zhang M, Jiang SY, Ma YF. Early goal-directed resuscitation for patients with severe sepsis and septic shock: a meta-analysis and trial sequential analysis. Scand J Trauma Resusc Emerg Med. 2016 Mar 5;24:23
Olvera L., Dutra D. EarlyRecognition and Managment of maternal Sepsis. Nurs Womens Health.2016 Apr-May; 20 (2):182-96.
Say L, Chou D, Gemmill A, Tunçalp Ö, Moller AB, Daniels J, Gülmezoglu AM, Temmerman M, Alkema L. Global causes of maternal death: a WHO systematic analysis. Lancet Glob Health. 2014 Jun;2(6):e323-33.
Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2016, Critical Care Medicine: March 2017 – Volume 45 – Issue 3 – p 486–552 doi: 10.1097/CCM.0000000000002255
Shankar-Hari M, Phillips GS, Levy ML, Seymour CW, Liu VX, Deutschman CS, Angus DC, Rubenfeld GD, Singer M; Sepsis Definitions Task Force. Developing a New Definition and Assessing New Clinical Criteria for Septic Shock: For the Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016 Feb 23;315(8):775-87.
Surving Sepsis Campain. Severe sepsis bundles. [18 August 2010]. URL: www .survivingsepsis.com/node/89. Survive sepsis.
Bone R.C., Balk R.A., Cerra F.B. et al. Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. The ACCP/SCCM Consensus
Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine. Chest.-1992;101 Р.1644–1655ю [PubMed: 1303622]