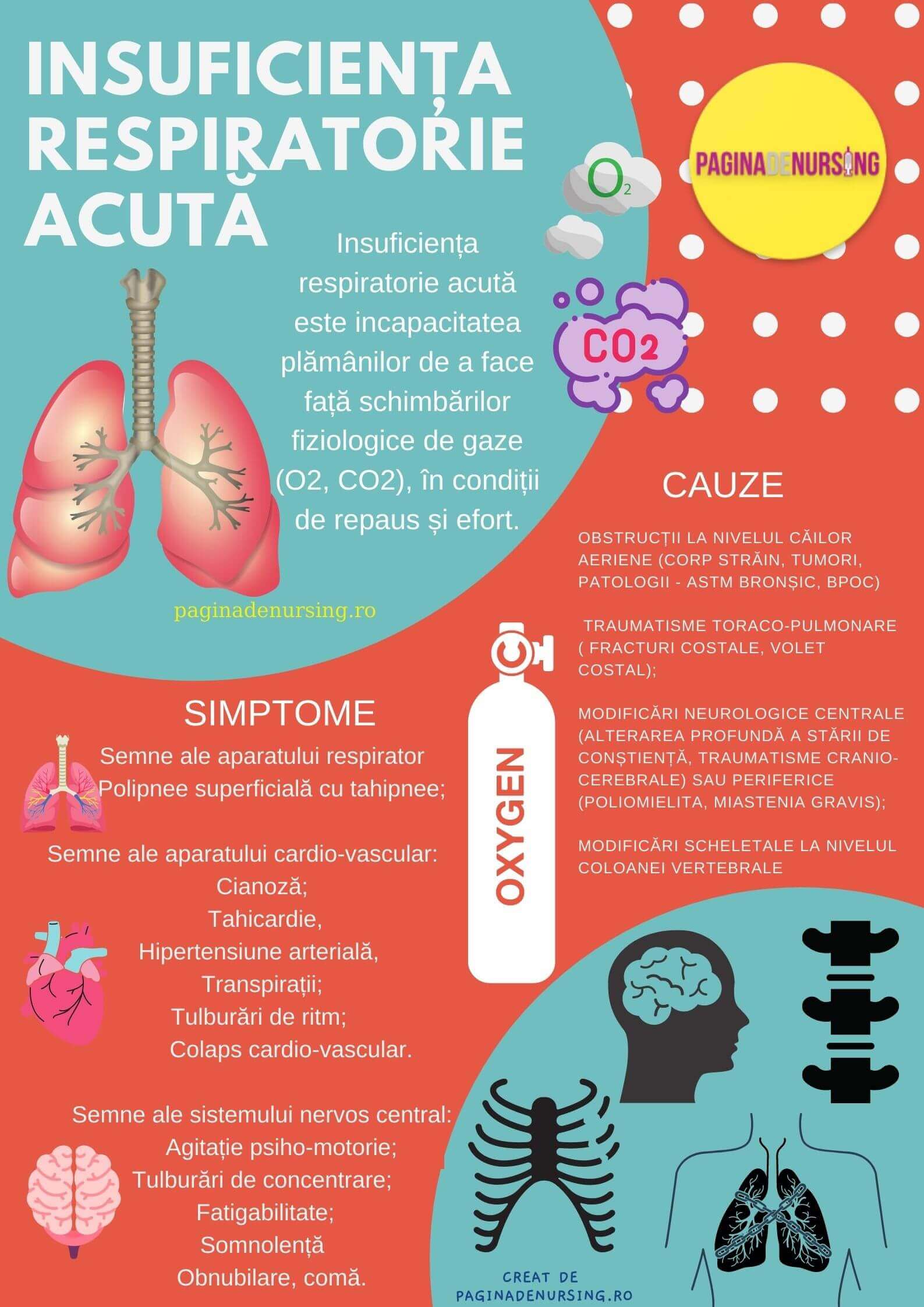
Insuficiența respiratorie acută este incapacitatea plămânilor de a face față schimbărilor fiziologice de gaze (O2, CO2), în condiții de repaus și efort.
Tipuri
Fiziopatologic se descriu 2 tipuri:
- insuficienţă respiratorie fără hipercapnie* caracterizată prin hipoxemie şi PaCO2 normală sau scăzută;
- insuficienţă respiratorie cu hipercapnie caracterizată prin hipoxemie şi hipercapnie (hipoventilaţie alveolară, creşterea PaCO2).
Întotdeauna, insuficiența respiratorie se caracterizează prin hipoxemie.1
*hipercapnie – exces de dioxid de carbon în sânge. (< fr. hypercapnie)
Cauze de insuficienţă respiratorie acută
- Supradozaj de opioide, anestezice, barbiturice, benzodiazepine, antidepresive triciclice, CO, etc
- Infecţii – meningite, encefalite;
- Afecţiuni pulmonare: bronşite, tomboze vasculare; cu bronhospasm: crize de astm bronşic, BPOC acutizată, reducerea acută a câmpului respirator, pneumotorax, tuberculoza;
- Afecțiuni cardiace: infarct miocardic acut, edem pulmonar acut, embolie pulmonară, cord pulmonar acut;
- Traumatisme, malformaţii, accident vascular cerebral;
- Atrofia sau alterarea muşchilor și centrului respirator;
- Boli ale sistemului nervos: traumatisme cranio-cerebrale, leziuni cerebro-medulare;
- Obstrucţie de căi respiratorii: căderea limbii, corpi străini, tumori, aspirarea conţinutului gastric;
- Acidoză metabolică – coma diabetică, uremică, alcaloză ;
- Modificări ale cutiei toracice: miastenia gravis, fracturi, scolioză, cifoză.
Semne și simptome – Manifestări de dependenţă în insuficienţă respiratorie acută
- Se instalează într-un interval scurt de timp (minute, ore, zile);
- Pe lângă hipoxemie se asociază și dezechilibre acido-bazice secundar modificării Pa CO2 (acidoză sau alcaloză);
- În lipsa corecției terapeutice poate surveni decesul.
Hipoxemia acută
- tulburări respiratorii şi cardiovasculare: dispnee, tahipnee, aritmii cardiace, tahicardie, hipertensiune arterială sau bradicardie cu hipotensiune arterială, colaps cardio-vascular;
- tulburări neuro-psihice: instabilitate motorie, agitaţie, obnubilare, comă;
- semne fizice specifice: cianoza buzelor, mucoaselor şi a unghiilor.
Hipercapnia acută
- sindrom neurologic: encefalopatie hipercapnică caracterizată prin somnolenţă, confuzie, dezorientare temporo-spaţială, insomnie, anxietate, tremurături involuntare, coma sau narcoza prin CO2 (pericol – centrul respirator poate fi stimulat numai de acidoza secundară hipoxemiei: administrarea de oxigen diminuă activitatea centrului respirator şi agravează hipoventilaţia, ducând la creşterea PaCO2;
- tulburări vasculare: tahicardie, hipertensiune intracraniană, extremităţi calde, umede;
- respiratorii: dispnee, deprimarea respiraţiei;
- efecte metabolice: hiperpotasemie, creşterea reabsobţiei renale de bicarbonat.
Diagnostic
Examenul clinic:
- Poate fi dificil de efectuat la pacientul în IR pentru că: pacientul poate fi agitat, comatos sau foarte dispneic.
- O apreciere rapidă a funcţiilor vitale se va face la primul contact cu pacientul şi dacă ele sunt afectate se va începe tratamentul de urgenţă înainte de anamneză şi examenul fizic complet;
- Examenul fizic al aparatului respirator va cuprinde: inspecţie, palpare, percuţie, ascultaţie.
Analiza gazelor sangvine :
- Permite măsurarea valorilor Pa O2, Pa CO2, PH şi alţi parametrii utili în interpretarea echilibrului acido – bazic;
- Analiza gazelor sangvine;
Radiologia:
- Oferă date asupra morfologiei aparatului respirator şi etiologiei disfuncţiei respiratorii;
Conduită de urgenţă în insuficienţă respiratorie acută
Obiective
- restabilirea homeostaziei gazelor sanguine : menţinerea unui aport adecvat de oxigen;
- corectarea tulburărilor echilibrului electolitic şi a pH-ului;
- tratamentul specific al bolii de bază care a produs insuficienţa respiratorie;
Îngrijirea pacientului cu insuficiență respiratorie acută
Intervențiile asistentului medical
- efectuarea de manevre de reanimare respiratorie (dacă este cazul);
- aşezarea în poziţie semişezândă care să favorizeze respiraţia;
- asigurarea permeabilităţii căilor aeriene: aspirarea secreţiilor, drenaj postural, îndepărtarea protezelor dentare, hidratarea adecvată pentru fluidifierea secreţiilor;
- oxigenoterapie (în toate formele de insuficiență respiratorie acută): la recomandarea medicului – administrarea de oxigen invaziv (ventilaţie pe sonda de IOT) prin ventilaţie mecanică sau noninvaziv pe mască facială, cu un debit de 5-10l/min (atenţie în caz de hipercapnie debitul va fi de 1-2l/min), cu monitorizarea concomitentă a gazelor sanguine. Ventilaţia noninvazivă este utilizată când insuficienţa respiratorie este potenţial reversibilă în scurt timp, pacientul este treaz, cooperant, capabil să susţină pe perioade scurte ventilaţia spontană. De asemenea este stabil hemodinamic cu funcţiile căilor aeriene superioare intacte şi nu sunt prezente secreţii bronşice abundente;
- abord venos periferic pentru hidratare parenterală;
- monitorizarea: TA, puls, saturaţiei oxigenului(SpO2), ECG;
- administrarea (la recomandarea medicului) de antibiotice pentru infecţia respiratorie, simpaticomimetice şi corticosteroizi pentru reducerea bronhospasmului, medicaţie cardiacă pentru ameliorarea ischemiei cardiace.
- asistentul medical supraveghează starea pacientului, se ocupă de măsurarea funcțiilor vitale și notarea în foaia de temperatură; recoltarea de produse biologice si patologice pentru examinări de laborator; administrarea tratamentului medicamentos prescris.
- va menține și va corecta echilibrul hidroelectrolitic și acido-bazic prin perfuzii IV;
- asigurarea unui microclimat corespunzător, aerisirea camerei;
Pentru verificarea cunoștințelor, rezolvă testele din secțiunea Teste Grilă sau instalează Aplicația de teste.
Infografic:
Respiratory failure – Wikipedia
Respiratory Failure – NIH
Respiratory Failure – Merck Manual
Insuficiența respiratorie acută – diagnostic și tratament, Newsmed
Corneliu Borundel – Medicină internă pentru cadre medii, editura All, 2009
Prof. Edmond Ciumaşu, Prof. Tania Bararu – Ghidul Examenului de Absolvire 2020, Ediția a X-a, Școala Postliceală Sanitară de Stat „Grigore Ghica Vodă”, Iași;